4. Сахарный диабет
Cахарный диабет – это группа метаболических (обменных) заболеваний, характеризующихся хронической гипергликемией, которая является результатом нарушения секреции инсулина, действия инсулина или обоих этих факторов.
Патогенез
Тип 1: Развивается вследствие прогрессирующего (аутоиммунного) разрушения β-клеток островков Лангерганса поджелудочной железы, сопровождающееся дефицитом синтеза инсулина.
Абсолютный дефицит инсулина возникает, когда погибает 80-95% β-клеток
Тип 2:
I. Инсулинорезистентность - ↓ чувствительности клеток-мишеней (мышечной, жировой и в < степени – печеночной) к действию инсулина. Отмечается дисбаланс инсулиновой секреции и чувствительности к инсулину - секреция инсулина нормальная или повышенная, но нарушается механизм взаимодействия инсулина с клетками.
Выделяют два механизма инсулинорезистентности:
Рецепторная инсулинорезистентность – наследственные (мутации гена-рецептора; известно > 30 генов – их повреждение → нарушение связывания инсулина с рецептором):
- ↓ количества или
- изменение структуры специфических рецепторов (на поверхности клетки) для инсулина.
Пострецепторная ИР - нарушение пострецепторных механизмов, опосредующих эффекты инсулина.
Пострецепторные дефекты включают изменения активности трансдукторов, участвующих в передаче инсулинового сигнала внутри клетки (нарушение внутриклеточных механизмов передачи сигнала от рецепторов органеллам клетки). Чаще всего - наследственное ↓ основного транспортера глюкозы в мышечных и жировых клетках - GLUT-4 (содержание у лиц с СД2 снижено на 80%) и принимающих участие также в:
- синтезе белка,
- митогенезе,
- синтезе гликогена.
II. Наследственное нарушение ранней секреции инсулина β-клетками
- ↓ первая фаза секреции на пищевую нагрузку (и фактически отсутствует вторая - медленная фаза, в процессе которой секреция инсулина характеризуется монотонностью, что обусловливает чрезмерную постпрандиальную гипергликемию, несмотря на избыточную секрецию инсулина. Развивается состояние несоответствия временной продукции инсулина с диссоциацией гликемии и инсулинемии).
В норме поджелудочная железа отвечает на подъем гликемии выбросом инсулина - ранний пик. При патологии - ↓ способность β-клеток секретировать инсулин в 1-е мин. после приема пищи.
Секреторная дисфункция β-клеток заключается в замедлении «раннего» секреторного выброса инсулина в ответ на увеличение уровня глюкозы в крови. При этом 1-я (быстрая) фаза секреции (заключается в опорожнении везикул с накопленным инсулином) фактически отсутствует; 2-я (медленная) фаза секреции осуществляется в ответ на стабилизирующуюся гипергликемию постоянно, в тоническом режиме, и, несмотря на избыточную секрецию инсулина, уровень гликемии на фоне инсулинорезистентности не нормализуется. Количество выделяемого инсулина составляет ≈ 10% от количества инсулина, секретируемого за сутки, но значение раннего пика в регуляции очень велико:
- вызывает немедленное подавление продукции глюкозы печенью, контролируя рост гликемии,
- подавляет липолиз и секрецию глюкагона,
- ↑ чувствительность периферических тканей к действию инсулина, способствуя утилизации глюкозы,
- ограничивает прандиальную гликемию в норме. Ранний пик секреции инсулина выявляется в ходе внутривенного глюкозотолерантного теста.
Механизмы нарушения ранней секреции
- Генетический дефект механизма восприятия β-клетками ↑ уровня глюкозы в крови
- Наследственное ↓ продукции ГПП-1 (глюкагоноподобный пептид).
ГПП-1 продуцируется энтеро-эндокринными L-клетками тонкого кишечника в ответ на прием пищи. Его действие - усиление экзоцитоза секреторных гранул β-клеток, содержащих инсулин.
При СД II типа секреция ГПП-1 снижена на 20-30%.
Классификация
Клиническая:
- СД 1 типа - Деструкция β-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности
- СД 2 типа - Прогрессирующее нарушение секреции инсулина на фоне инсулинорезистентности
- Гестационный СД - Возникает во время беременности
- Другие специфические
- генетические дефекты функции β-клеток или действия инсулина,
- заболевания экзокринной части pancreas
- лекарственная / химическая
- эндокринопатии
- инфекции
Этиология
Тип 1:
- генетические
- инфекции (вирусы)
- другие поражения pancreas
Тип 2:
- наследственная предрасположенность
- лишний вес (ожирение)
Диагностика
Жалобы:
- полиурия, полидипсия
- слабость, недомогание, снижение работоспособности, апатия;
- кожный и влагалищный зуд, дистрофические изменения кожи и ногтей на стопах.
- Тип 1:
- снижение веса;
- сонливость
- выраженная общая и мышечная слабость
- Тип 2:
- жалобы на периодическую нечеткость зрения;
- ощущение жара в стопах;
- судороги в нижних конечностях и парестезии в ночное время;
Клиника
У СД 1 типа симптомы дефицита инсулина:
- сухость кожи и слизистых, снижение тургора кожи;
- диабетический румянец;
- увеличение размеров печени;
- запах ацетона в выдыхаемом воздухе;
- одышка;
- шумное дыхание.
До 20% больных СД 1 типа в дебюте заболевания имеют кетоацидоз или кетоацидотическую кому.
Пациенты с СД 2 типа имеют:
- признаки инсулинорезистентности: висцеральное ожирение, АГ, черный акантоз;
- увеличение размеров печени;
- признаки дегидратации (сухость слизистых, кожи, снижение тургора кожи, гипотония);
- признаки гипокалиемии (экстрасистолии, мышечная слабость, атония кишечника);
- признаки нейропатии (парестезии, дистрофические изменения кожи и ногтей, язвенные дефекты стоп).
Инструментальные
(по показаниям / осложнениям)
Лабораторные
Уровень глюкозы крови:
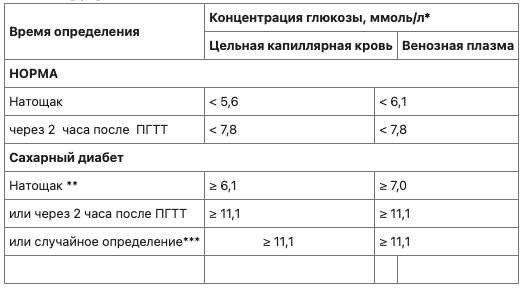
HbA1c: >= 6.5% (48mmol/mol)
Формулировка диагноза
- Нозология
- Тип
- Степень компенсации
- Осложнения
Диф диагноз

Лечение
Показания для экстренной госпитализации:
- впервые выявленный СД 1 типа;
- диабетический кетоацидоз;
- гиперосмолярная, гипогликемическая, кетоацидотическая, молочнокислая кома
Немедикаментозное
- Планирование питания, Диета №9
- Физическая активность (с учетом состояния)
- Обучение в Школе диабета
- Самоконтроль и суточный непрерывный мониторинг глюкозы (СМГ)
Медикаментозное
Тип 1:
- Инсулинотерапия
- интенсифицированная (базис-болюсная) – минимум 4-5 инъекций в день, 0,5-0,75 Ед/кг/день
- Помповая (противопоказан при неспособности к самообслуживанию, недисциплинированности)
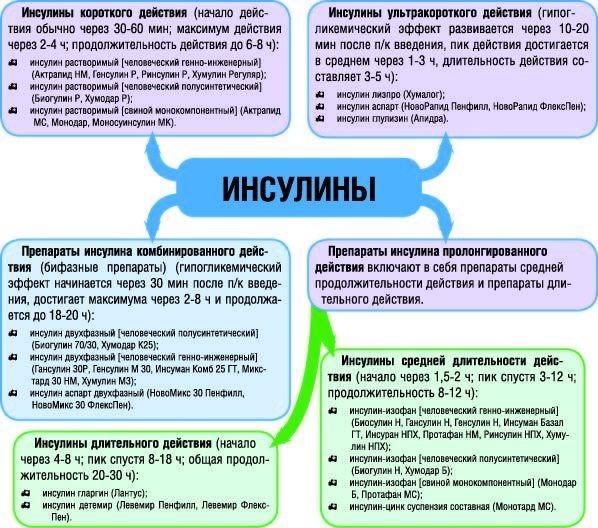
Инсулины:
- ультракороткого действия: хумалог
- короткого действия: актрапид
- средней продолжительности: изофан
- длительного беспикового: гларгин, детемир
- сверхдлительного беспикового действия: деглудек, гларгин
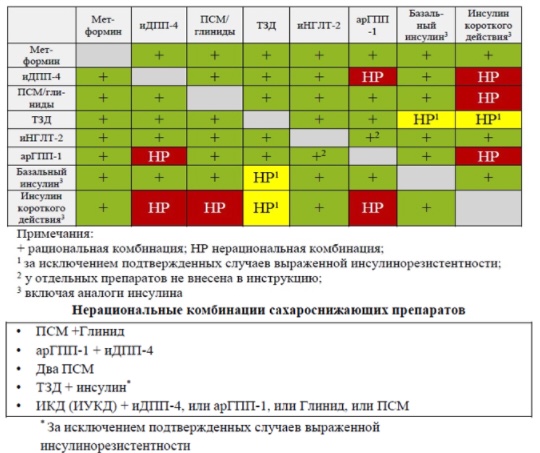
Тип 2: Тактика зависит от тяжести и состояния, осложнений. Мониторинг HbA1c каждые 3 мес.
- Препараты сульфанилмочевины (Гликлазид, Глимепирид, Глибенкламид)
- Глиниды (Репаглинид)
- Бигуаниды (Метформин)
- Глитазоны (Пиоглитазон)
- Ингибиторы α-глюкозидазы (Акарбоза)
- агонисты рецепторов глюкагоноподобного пептида 1типа (арГПП-1): Дулаглутид, Лираглутид, Ликсисенатид, Эксенатид
- ингибиторы дипептидилпептидазы 4 типа (иДПП-4): Ситаглиптин, Алоглиптин, Вилдаглиптин, Линаглиптин
- ингибиторы натрий-глюкозногокотранспортера 2 типа (иНГЛТ-2): Эмпаглифлозин, Дапаглифлозин, Канаглифлозин
- Комбинированные препарты (обычно с метформин + иДПП-4 / иНГЛТ-2)
- Инсулины и их комбинации (двухфазные)
- Комбинации длительного и сверхдлительного инсулина с арГПП-1
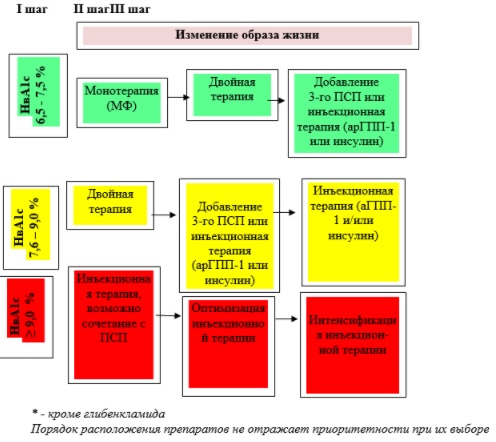
Алгоритм выбора стартовой и поддерживающей сахароснижающей терапии СД 2:
Хирургическое
При 2 типе возможна метаболическая (бариатрическая) хирургия у взрослых пациентов с ИМТ˃35 кг/м2, не достигших контроля гликемии после нескольких попыток нехирургического лечения ожирения (изменения образа жизни и медикаментозной терапии).
Осложнения
- Диабетический кетоацидоз
- Диабетические комы
- Ангиопатии (микро- и макро-)
- Нарушения липидного обмена
- Нарушения белкового обмена
- Диабетическая стопа
Прогноз
Условно благоприятный